Catégorie : Terminé
Terminé Initiatives
Projet BETTER WISE

Le projet BETTER WISE
Même si la plupart des patients ont plusieurs risques, la plupart des directives et des ressources se concentrent sur une maladie précise, un système organique ou un risque de facteur de vie. De plus, les survivants du cancer et les patients qui vivent dans la pauvreté réussissent moins d’objectifs de prévention et de dépistage et les patients peuvent manquer de sensibilisation à comment leur style de vie contribue au cancer et aux maladies chroniques. En s’appuyant sur les travaux de l’essai clinique BETTER et le programme BETTER 2, le projet BETTER WISE (s’appuyer sur les outils déjà existants pour améliorer la prévention et le dépistage pour le bien-être des survivants de cancer et des maladies chroniques) va mener une intervention qui comprend les outils électroniques, les voies pour les survivants du cancer et un outil qui dépiste la pauvreté.
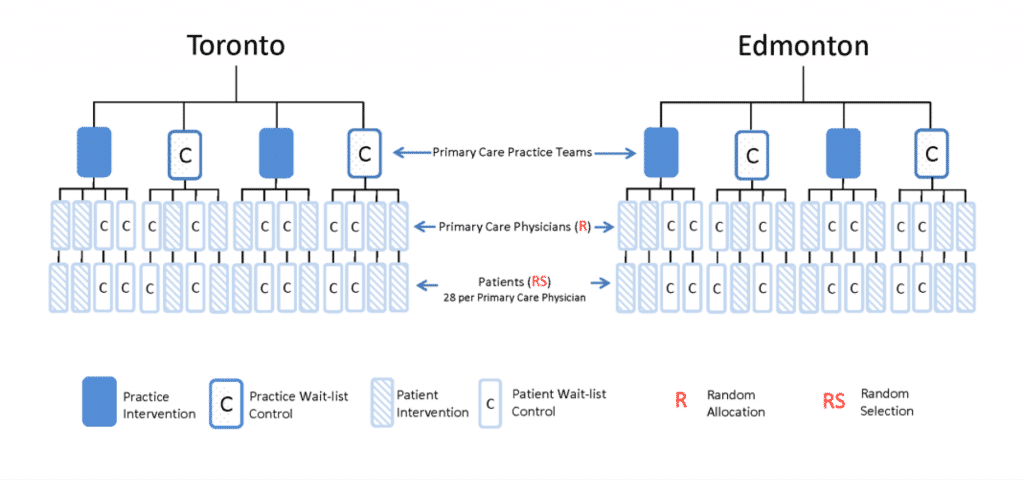
BETTER WISE est un projet qui s’étend sur 5 années (2016-2021) qui rassemble divers intervenants (développement des politiques, pratique, recherche, patients) en Alberta, en Ontario et à Terre-Neuve et Labrador. Le but premier du projet BETTER WISE est de déterminer si les patients âgés entre 40-65 ans, comprenant les survivants du cancer (du sein, colorectal, ou prostate) et les patients de santé générale (i.e., patients sans antécédents de cancer du sein, colorectal ou de prostate), ont été randomisés pour recevoir une visite en tête-à-tête avec un Professionnel de la Prévention, pour voir si leur surveillance de cancer s’est améliorée et les résultats de la prévention et du dépistage, déterminés par un indice composite et ce, à comparer avec des soins standards donnés dans un groupe témoin en liste d’attente, douze mois après la visite initiale de prévention. .
Le projet BETTER WISE comprend 3 phases:
- Harmonisation et intégration du savoir – En travaillant avec les pratiques de soins primaires et les Professionnels de la Prévention, une trousse d’outils révisée BETTER WISE va inclure des voies de soins combinés pour les survivants de cancer (du sein, colorectal, prostate) et de prévention et de dépistage du cancer et des maladies chroniques (CCDPS), comprenant les facteurs de risque de style de vie et le dépistage de la pauvreté.
- Une grappe pragmatique d’essai randomisé contrôlé – Seize pratiques de soins primaires, 8 en Alberta, 4 en Ontario, et 4 à Terre-Neuve et Labrador vont participer au projet. On s’attend que de 2 à 10 fournisseurs de soins primaires (PCPs) provenant de chacune des pratiques de soins primaires seront impliquées, pour un total de 64 PCPs à travers les 3 provinces participantes. Les patients seront randomisés au niveau du médecin pour recevoir une intervention BETTER WISE précoce ou pour être sur la liste d’attente du groupe témoin. L’intervention BETTER WISE est décrite ci-dessous.

- Évaluation de l’impact de l’intervention – Le résultat principal du projet sera le résumé de l’indice composite au niveau du patient, tel que défini comme proportion des manoeuvres de CCDPS pour lesquelles le patient était éligible en point de référence, et qui a été atteint (selon des cibles pré-déterminées) à un suivi de 12 mois. Des méthodes qualitatives seront utilisées pour explorer les facilitateurs et les obstacles à la mise en oeuvre et l’adoption de l’intervention BETTER WISE de même qu’adresser toute modification nécessaire pour mettre à l’échelle et répartir l’approche et le rôle du PP. Une évaluation économique aussi sera tenue pour informer le payeur des soins de santé et les décideurs politiques de l’impact projeté des coûts et avantages d’investir dans l’approche BETTER WISE.
Pour plus d’information sur le projet BETTER WISE , veuillez nous contacter.
Plus d’information sur le rôle du Professionnel de la Prévention se retrouve ici.
Le projet BETTER WISE a été rendu possible grâce à la contribution financière d’Alberta Innovates – Health Solutions.

Vous êtes un patient participant au projet BETTER WISE? Vous pouvez remplir votre sondage sur la santé en suivant le lien ci-dessous :
www.better-survey.caL’équipe de projet BETTER WISE (2016 – 2021)
Chef de Projet: Dr. Donna Manca
Co-Chefs de Projet: Dr. Kris Aubrey-Bassler, Dr. Denise Campbell-Scherer, Dr. Eva Grunfeld, Dr. Aisha Lofters, Dr. Melissa Shea-Budgell
Collaborateurs: A. Bencivenga, G. Bloch, J. Britten, J. Carroll, C. Davis, E. Denga, K. Dong, R. Elford, L. Green, N. Hans, F. Janke, D. Klein, P. Krueger, C. Leduc, R. Lewanczuk, K. McBrien, C. Meaney, R. Moineddin, C. Nykiforuk, M.A. O’Brien, S. Oddie, A. Pinto, M. Rose, S. Ross, G. Salvalaggio, C. Scrimshaw, N. Sopcak, W. Tink, M. Wilson
Partenaires communautaires et partenaires de politiques: C. Campbell, C. Chan, P. Corcoran-Mooney, A. Gogan, R. Hiscock, J. MacWhirter, F. McCrate, B. Meade, K. Milley, R. Goodyear, A. Robinson Vollman, T. Wong
Analyse statistique: R. Moineddin, C. Meaney.
Évaluation économique: K. McBrien
Coordination du projet: C. Fernandes, M. Chow, S. Parsons, K. Sivayoganathan
Assistant à la recherche: D. Ofosu
Étudiants/Stagiaires: M.K. Blackbyrne, I. Carneiro, M. Kebbe, C. Siu
Terminé Initiatives
BETTER HEALTH : Étude Durham

BETTER HEALTH: Étude Durham, financée conjointement par l’IRSC et la Société canadienne du cancer, est une étude qui étend l’approche du Programme BETTER. Cela consiste à faire une réunion de soutien pour réviser la prévention et le dépistage des maladies chroniques (CDPS), entre une infirmière de la santé publique, qui joue le rôle du Professionnel de la Prévention, et un participant âgé entre 40 – 64 ans qui réside dans la région de Durham en Ontario.
BETTER HEALTH: Durham rassemble les investigateurs de Sunnybrook Health Science Centre, de St. Michael’s Hospital, de Durham Region Health Department et de l’University of Toronto Family & Community Medicine. Ce projet s’étale de 2017 to 2020.

Notre objectif avec BETTER HEALTH: Durham va adapter l’intervention BETTER , guidée par les principes d’une recherche participative à base communautaire (CBPR). Les participants qui sont éligibles sont rassemblés en ‘grappes’ où ils résident. Les grappes sont des plus petits voisinages identifiés comme ‘voisinages prioritaires’ par le Durham Health Department, et ce sont les voisinages où il y a eu dépistage de cancer et où ce niveau était bas.
Il y a trois phases à BETTER HEALTH: Durham: la phase de l’adaptation, l’essai clinique randomisé et l’évaluation qualitative.
Notre première phase était la phase d’adaptation qui s’étalait de février à juillet 2017. Ceci comprenait les groupes de discussions et les entrevues en tête-à-tête avec les membres du public et les intervenants clés pour réviser les changements préliminaires des outils, des ressources et du contexte. Le rapport ci-dessous a révisé 5 thèmes qui ont découlés de cette phase.
La seconde phase, la randomisation des grappes, va cibler 5 interventions (immédiates) et 5 grappes contrôles (liste d’attente) avec 12 participants dans chacune des grappes pour un total de 120 participants. La branche d’intervention des participants complète l’enquête de base par le coordinateur de recherche, et complète la rencontre avec le professionnel de la prévention et après avoir compléter leur suivi du sondage 6 mois plus tard. Pour les participants contrôles, ils sont prévus pour faire leur sondage de base, compléter leur suivi du sondage dans 6 mois et finalement rencontrer le professionnel de la prévention. Durant cette rencontre avec le professionnel de la prévention, les participants peuvent fixer leurs objectifs, savoir où leur santé se situe et être connecté avec d’autres agences et ressources grâce à la connaissance approfondie de la communauté de la part de l’Infirmière de santé publique. Les participants ont été recrutés de différentes façons. Des exemples de stratégies de recrutement sont : aller à des événements locaux, des annonces de journaux, des dépliants de recrutement distribués à plusieurs agences approuvées et dans les communautés, des envois avec Postes Canada, des présentations aux agences, aux médias sociaux, etc.
La troisième phase, l’évaluation qualitative, aura lieu avec les participants inscrits, les intervenants et les partenaires tout au long de l’étude, qui seront invités à répondre à une série dLa troisième phase, une évaluation qualitative, aura lieu avec les participants qui sont enrôlés, les intervenants et les partenaires, tout au long de l’étude, et tous seront demandés de répondre à un éventail de questions sur leurs expériences et sur leurs opinions à propos de l’exécution de l’étude. La phase qualitative sera basée sur les principes de théorie à base empirique et éclairée par le Consolidated Framework for Implementation Research (CFIR).
À travers ces phases, nous envisageons de continuer à partager les travaux et les connaissances de BETTER avec un large éventail d’intervenants, y compris les preneurs de décision, les À travers toutes ces phases, nous planifions de partager la connaissance adaptée BETTER avec un éventail d’intervenants, comprenant des décideurs politiques, des conseillers, la santé publique, les soins primaires, des organismes communautaires et nationaux et avec un public plus élargi en recherche, en utilisant le plan Knowledge Transition (KT).
Voici ci-dessous l’étude initiale BETTER en soins primaires et le BETTER HEALTH: Durham.
| BETTER dans les pratiques de soins primaires | BETTER HEALTH: DURHAM | |
| Endroit physique du professionnel de la prévention (PP) | Dans les équipes de soins primaires dans les cliniques | IIncrusté dans le Health Department, Région Durham, pour le rayonnement communautaire |
| Identification des participants | Provenant du dossier médical électronique | Stratégies de recrutement communautaires |
| Identification des comportements complétés et actuels et des activités | Provenant du dossier médical électronique et d’un sondage auto-administré et autodéclaré | Provenant des réponses autodéclarées données à l’administrateur du sondage, par le coordinateur de recherche |
| Identification des facteurs de risque | Tests de labo, sondage, dossier médical électronique | Autodéclaration |
| Entrevue motivationnelle par le PP et fixer les objectifs par les participants | Par le professionnel de la prévention dans l’équipe de soins primaires des cliniques | Par les professionnels de la prévention à plusieurs endroits communautaires |
| Facilitation de l’accomplissement des objectifs | Personnel de la clinique, le professionnel de la prévention, les liens, et soi-même | Les professionnel de la prévention, les liens, et soi-même |
| Stratégie pour trouver un médecin de soins primaires pour les participants. | Ne s’applique pas | Les professionnel de la prévention avec le soutien de la stratégie de soins primaires qui implique les médecins et les cliniques près des grappes. |
| Mesures de résultats primaires | Indice composite, exprime le ratio (multiplié par 100) du nombre éligible de CDPS (prévention et dépistage des maladies chroniques) les actions à la base (dénominateur) qui ont été des succès au suivi (numérateur), mesuré au niveau du patient. (G*) | |
| Constatation des résultats | Abstraction de EMR et des réponses autodéclarées à plusieurs sondages auto-administrés par le professionnel de la prévention | Autodéclaration des réponses au sondage, administré par l’assistant de recherche |
Pour plus d’information à propos de BETTER HEALTH: Étude Durham, veuillez contacter Dr. Lawrence Paszat au LawrencePaszat@sunnybrook.ca